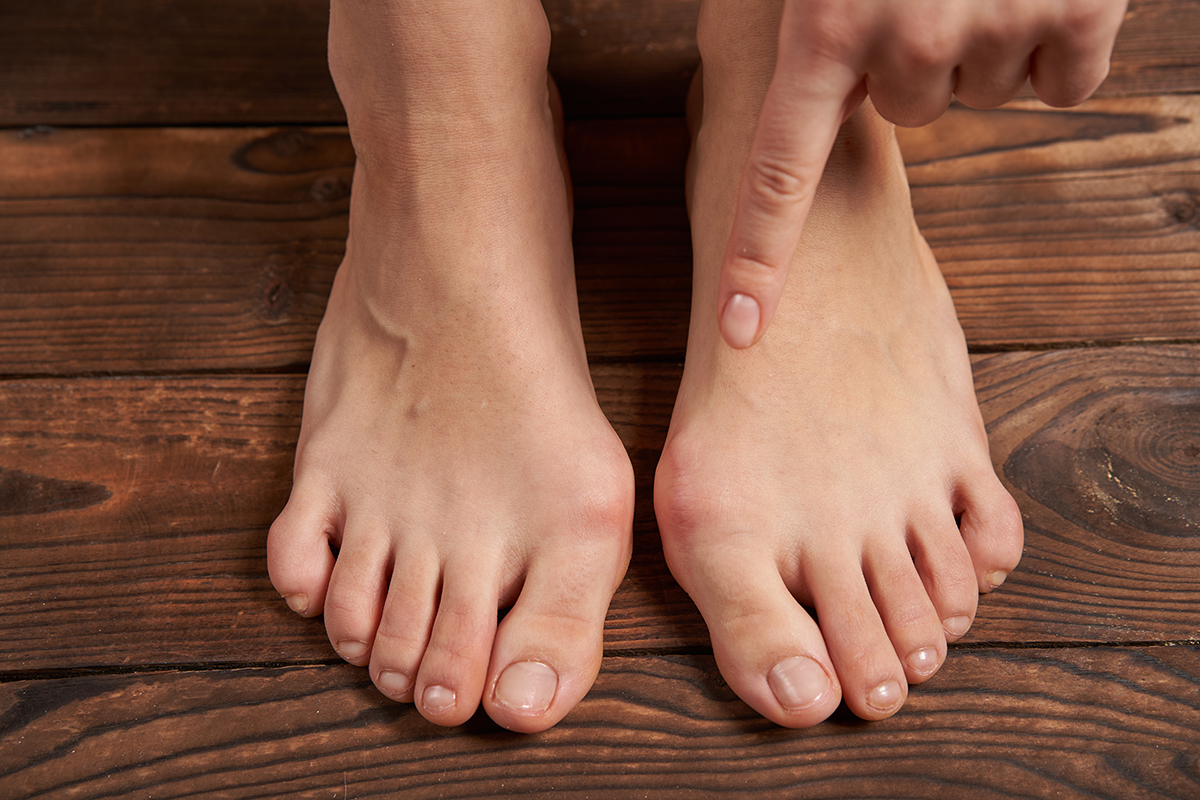
Интернет пестрит объявлениями о продаже чудо-мазей, пластырей и накладок для лечения вальгусной деформации большого пальца стопы. Мол, используйте дважды в день, и проблема исчезнет за неделю... Исчезнет ли?
О том, что шишка на ноге вызвана поперечным плоскостопием, мы рассказывали в предыдущем материале на эту тему. А о том, как можно усугубить свое состояние непонятными мазями и какие разделители для пальцев категорически нельзя использовать, обсудим сегодня. Наш эксперт — заведующий кафедрой травматологии и ортопедии БГМУ, кандидат мед. наук, доцент Евгений Михнович.
Можно ли вылечить поперечное плоскостопие без операции
 Евгений Михнович:
Евгений Михнович:
– В отличие от продольного плоскостопия, которое лечится исключительно консервативно (ортопедические стельки, гимнастика, массажные коврики, физиопроцедуры), основной метод лечения поперечного плоскостопия — хирургический.
Профилактическими мероприятиями невозможно исправить и вылечить вальгусную деформацию большого пальца стопы, даже маленькую. И если где-то обещают вылечить консервативно, то это ложь. Коль уж деформация есть, рано или поздно придется оперироваться.
Тем не менее пренебрегать профилактикой не стоит: в ряде случаев это помогает замедлить развитие болезни.
Наш эксперт рекомендует носить рациональную ортопедическую обувь: невысокий каблук (для женщин оптимально 2-5 см), закругленный носок (не узкий).
При признаках плоскостопия (поперечного, продольного) целесообразно носить ортопедические стельки. Они помогают снять болевые ощущения на подошве и уменьшить образование мозолей.
Индивидуальные ортопедические стельки, изготовленные с использованием компьютерной плантографии, стоят в 4 раза дороже, чем заводские. Но хорошая новость в том, что 80% людей подходят стандартные стельки заводского изготовления.
И, к слову, любой женщине во второй половине беременности будет нелишним использовать профилактические ортопедические стельки: так как гормон релаксин снижает прочность связочного аппарата, высок риск деформации большого пальца стопы.
Силиконовые прокладки между пальцами
При отклонении первого пальца кнаружи, многие пользуются довольно толстой межпальцевой прокладкой в виде катушки толщиной 0,5-1 см. Наш эксперт предостерегает: такая прокладка очень вредна, хотя и популярна. Евгений Михнович:
Евгений Михнович:
– Этот разделитель выводит первый палец в правильное положение, но за счет большой толщины отклоняет все остальные пальцы кнаружи. И как только человек перестанет им пользоваться, то второй и третий пальцы, которые сначала были ровные, сместятся кнаружи. Таким образом, создаются условия, чтобы первый палец потом без этой прокладки еще больше деформировался.
Есть другие прокладки, более тонкие (1,5-3 мм), в виде полумесяца, которые равномерно раскладываются между несколькими пальцами: первым и вторым, вторым и третьим, третьим и четвертым. Тогда первый палец выравнивается, но остальные пальцы тоже распределяются ровно и не уходят кнаружи.
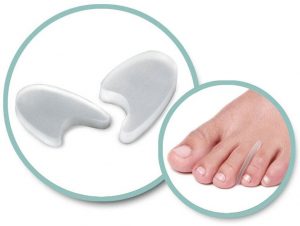
Также можно пользоваться съемными ночными шинами для первого пальца (замедляет дальнейшее прогрессирование). Эта шина надевается на большой палец, застегивается вокруг стопы, и чем сильнее затягиваете, тем больше первый палец выравнивается. Ходить в такой конструкции неудобно, а спать рекомендуется.
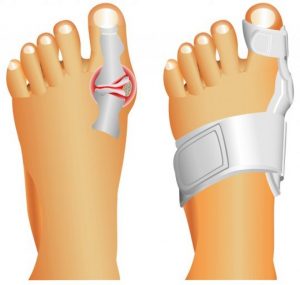
Из-за неправильного положения косточки у многих она натирается обувью, что приводит к воспалению, иногда даже бурситу с геморрагическим, а то и гнойным отделяемым. Чтобы не доводить до этого, на палец надевают силиконовые накладки с колпачком, защищающим бурсу. При наличии воспаления местно используют противовоспалительные мази, физиопроцедуры, магнит, лазер (по назначению врача).
Еще одно направление консервативного лечения вальгусных пальцев стоп – гимнастика. Нужно вручную отклонять первый палец в правильном направлении, и делать это регулярно. Или, как вариант, надев на большие пальцы резинку, разводить стопы, а резинка будет держать пальцы в правильном положении.

Таким образом, основные направления консервативного лечения вальгусной деформации:
- ортопедические стельки,
- силиконовые прокладки между пальцами,
- ночная съемная шина для первого пальца,
- ЛФК,
- защита от натираний (силиконовый колпачок).
Оперативное лечение деформации большого пальца
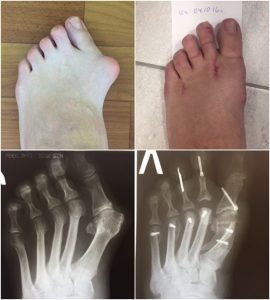
Оперативное лечение состоит, прежде всего, не в спиливании косточки, как многие думают. Это было бы большой ошибкой – убрать часть опорной головки. Поскольку основа деформации – отклонение первой плюсневой кости от второй в сторону, то задача хирурга-ортопеда – вернуть, приблизить эту плюсневую кость, поставить параллельно второй.
Как это сделать? Есть разные способы. В молодом возрасте, когда стопа мягкая и легко собирается, используются операции по пересадке сухожилий и мышц вальгусных пальцев стоп.
Но абсолютное большинство хирургов прибегают к операции на костном скелете первой плюсневой кости (остеотомии). Плюсневая кость перепиливается и затем фиксируется ближе ко второй плюсневой кости спицами, винтами или пластиной (должна срастаться в таком положении).
После этого легко выпрямляется и первый палец. А маленькую косточку, которая остается после возвращения пальца в правильное положение, слегка подпиливают (3 мм, не больше!). Т.е. основа операции – не удаление этой косточки, а остеотомия первой плюсневой кости.
Иногда при запущенной деформации первый палец отклоняется кнаружи и начинает конфликтовать со вторым и третьим. Они поднимаются кверху, и формируется молоткообразная деформация пальцев. Кроме того, образуются выраженные мозоли на подошве под головками второй и третьей плюсневых костей.
В таком случае дополнительно к остеотомии первой плюсневой кости делают остеотомию второй и третьей, чтобы укоротить их. Тогда головки поднимутся кверху, и болезненные мозоли уйдут, т.к. средние пальцы выпрямятся.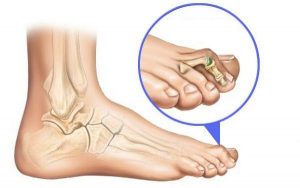 Встречается и проблема в области пятого пальца, в медицинской литературе это называется бурсит портного. Видимо, когда-то у портных из-за неровного положения ноги за швейной машиной косточка начинала вылезать у основания мизинца. Если проблема имеет место, то выполняют остеотомию и пятой плюсневой кости.
Встречается и проблема в области пятого пальца, в медицинской литературе это называется бурсит портного. Видимо, когда-то у портных из-за неровного положения ноги за швейной машиной косточка начинала вылезать у основания мизинца. Если проблема имеет место, то выполняют остеотомию и пятой плюсневой кости.
Реабилитация после операции на косточке
После остеотомии для сращения костей в правильном положении необходимо 6-7 недель. При этом не надо, как 10-20 лет назад, ходить на костылях. Сейчас оперированная нога включается в нагрузку (конечно, в разумных пределах) – человек может передвигаться по квартире и выходить на улицу в ботинке Барука. Это специальная ортопедическая обувь, которая позволяет сохранить двигательную активность и опираться на оперированную ногу.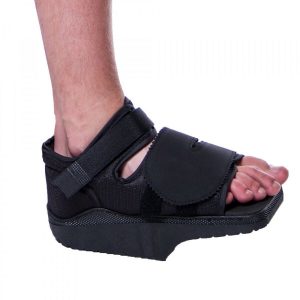 Затем, менее чем через два месяца, после рентген-контроля удаляются спицы, фиксирующие места остеотомии. Если для фиксации применены винты или пластины, то они остаются на месте.
Затем, менее чем через два месяца, после рентген-контроля удаляются спицы, фиксирующие места остеотомии. Если для фиксации применены винты или пластины, то они остаются на месте.
Следующий этап – 3-4-недельная реабилитация, включающая физиопроцедуры, разработку движений пальцами стопы. В этот период, когда пациенты начинают ходить без ботинка Барука, держится довольно выраженный отек. Пугаться не нужно, таковы особенности лимфооттока и оттока венозной крови со стопы.
Общий срок нетрудоспособности – 2,5-3 месяца.
С третьего месяца пациенты могут жить обыденной жизнью, хотя отеки на стопах сохраняются до 6-8 месяцев. Спортивные нагрузки можно начинать давать через 4-5 месяцев после операции.
Материалы на сайте 24health.by носят информационный характер и предназначены для образовательных целей. Информация не должна использоваться в качестве медицинских рекомендаций. Ставит диагноз и назначает лечение только ваш лечащий врач. Редакция сайта не несет ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте 24health.by.
Читайте нас на Яндекс-дзен